心電図は、非侵襲的でとても簡便な検査であるため、実臨床でも多く行われている検査です。
しかし、その奥深さゆえに学習しているうちに頭が混乱してきてしまい、苦手意識を抱いてしまう方も多いのではないでしょうか。
今回は、そんな「心電図が苦手な人」のための記事です。ぜひ読んでみてください。
心電図はあくまでも「検査」である
その昔、心エコーもなかった時代には、心臓の動きを捉える検査が非常に少なく、心臓の電気的な動きが捉えられる心電図はとても貴重な存在でした。
現在も不整脈や心筋梗塞の発見や診断などにおいて心電図はとても大事な検査であることは間違いありませんが、昔と違って、心臓エコーなどの心臓の動きを観察するための別のツールもあることを忘れてはいけません。
また、あくまで「検査の一つ」であるため、偽陽性や偽陰性もあるということを認識する必要があります。
ですので、大事なのは、「心電図評価前にしっかり問診すること」と「別の検査を併用すること」であり、「心電図評価に偏り過ぎない」ことが重要です。
正常波形の成り立ちを知ることが大事
心電図が苦手な理由としては、「各所見にいろいろな定義があり、ややこしい」ということがあるのではないでしょうか。
今回は、細かな定義にはあえて触れずに説明していこうと思います。
異常な心電図波形を知るためには、まず正常な波形を知る必要があります。
心電図を読む上での基本事項
心筋には特殊心筋と作業心筋がある
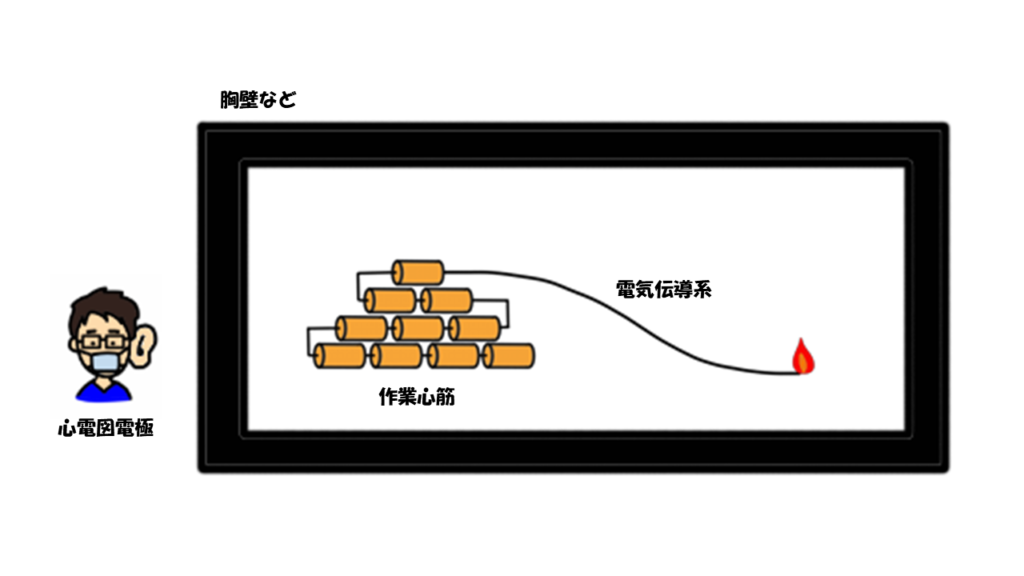
心筋には、リズムを生み出したり、生み出したリズムを伝達する働きを担う特殊心筋(電気伝導系ともいいます)と、血液を拍出するポンプの働きを担う作業心筋の2種類のタイプがあります。
特殊心筋は、細胞膜の電位が不安定で、脱分極と再分極をひたすら繰り返しています。この不安定性が逆にリズムを生み出す能力になっています。
一方で、作業心筋は、細胞膜の電位が安定しており、わずかな刺激くらいでは脱分極しないようになっています。
心筋の大部分は、作業心筋であり、特殊心筋はほんのわずかしかありません。
大きな心筋興奮しか波形には表れない
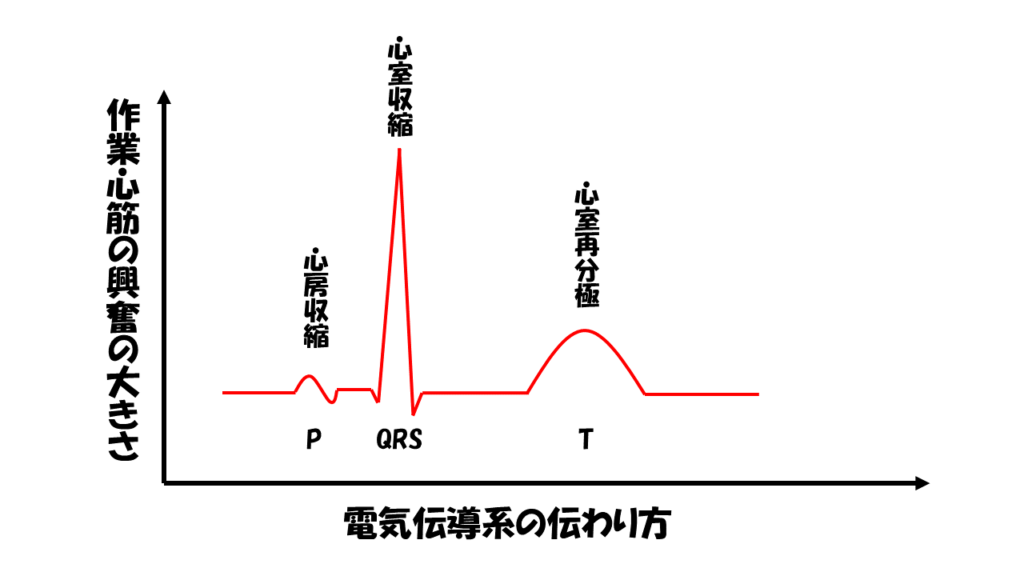
心電図の縦軸は、「心筋興奮の大きさ」を表しています。
心筋興奮に伴い、心筋の電位は100mV程度変化します。しかし、その変化は心膜や胸骨、大胸筋、皮下組織、皮膚などの障壁により徐々に捉えづらくなっていき、心電図ではたかだか1mV程度の変化として表示されることになります。
つまり、比較的多くの心筋が一気に興奮しなければ、心電図の波形として検出されないのです。
心筋の大部分は作業心筋でできておりますから、心電図の縦軸は主に作業心筋の興奮を捉えたものであり、特殊心筋の興奮は心電図波形としては表示されないのです。
例えてみるなら、分厚い防火壁の向こうに導火線がつながったダイナマイトの束があり、その爆発音を壁を挟んで聞いているようなイメージです。
導火線に火がついたときのチリチリ音(=特殊心筋)はなかなか聞こえませんが、爆発音(=作業心筋)はしっかりと聞こえますよね。
特殊心筋の様子は横軸で見る
ほんのわずかしかない特殊心筋の興奮は、心電図の波形には表示されないと前述いたしました。
では、特殊心筋の様子は心電図では分からないのでしょうか?
答えはNoです。
前述のイメージでいいますと、特殊心筋は導火線のチリチリ音の部分に相当するのでした。
チリチリ音自体を聞くことは難しいですが、導火線に着火してから爆発音が聞こえるまでの時間を測れば、チリチリ音が聞こえなくても導火線の伝わり方を測定することができます。
心電図の横軸は時間です。
つまり、特殊心筋の様子を知るには、心電図の横軸を観察すればよいのです。
P波の成り立ちを知る
P波は心電図波形の最初の小さな波のことをいいます。
この波は、「心房」という比較的大きな心筋の興奮を表しています。
心房には、右心房と左心房がありますので、それぞれの収縮の仕方を知る必要があります。
下の図は、心臓から心室を取り除いたものです。
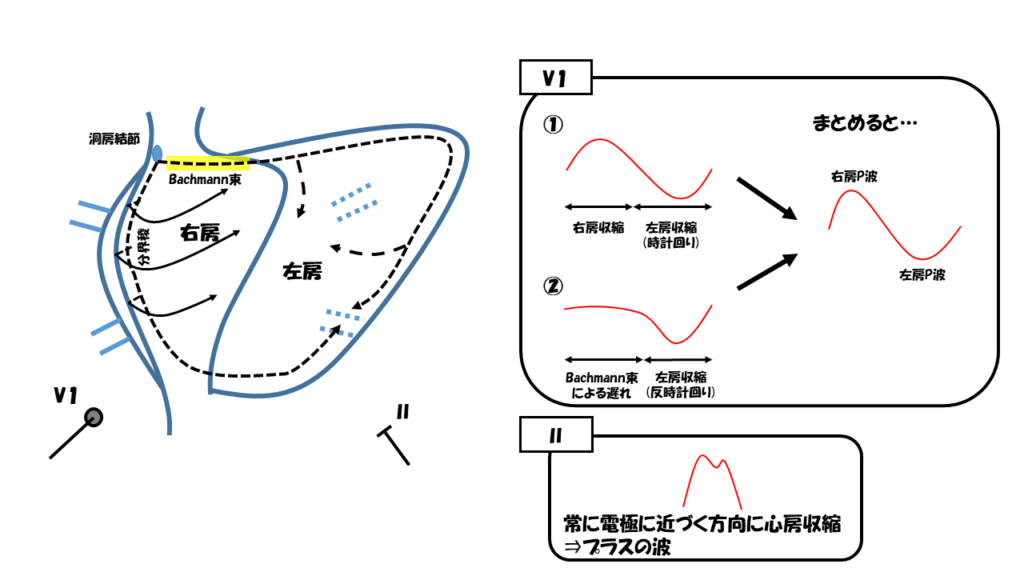
まず上大静脈と右心房の間に洞房結節という部分があり、そこで洞調律のリズムを生み出されます。
この洞房結節で作られたリズムは、2つの経路で伝わっていきます。
1つが分界稜という部分を介して頭側から尾側に向けて右心房全体を伝わり、その後、左房に向かって伝わっていく、いわば、反時計回りの経路です。
もう1つがBachmann束というややリズムの伝わりが遅い部分を介して左房へ伝った後、肺静脈を旋回して左房全体に伝わるという、いわば、時計回りの経路です。
前述の通り、電気伝導系を伝わっている様子は心電図波形には表示されません。しかし、電気伝導系から作業心筋にリズムが伝われば作業心筋が収縮しますので、結局は、この2つの経路の順に心筋が収縮していく様子が心電図波形として表示されることになります。
心電図上のP波は、これらの2つの心房収縮の経路が合わさった様子を表示しています。
V1誘導からその様子を見てみましょう。
収縮が近づいてくるとプラス波、収縮が遠ざかるとマイナス波になるわけですが、
反時計回りの経路ですと、大きなプラス波(=右心収縮)ができた後、小さなマイナス波(=左房尾側の収縮)ができますよね。
一方で、時計回りの経路ですと、少し間ができた(=Bachmann束)後に、大きなマイナス波(=左房収縮)ができます。
この2つの波を混ぜると、プラス→マイナスの双極性の波になることが分かると思います。
この1つ目のプラス波のことを右房P波といい、2つ目のマイナス波のことを左房P波といいます。
一方で、Ⅱ誘導から心房収縮の経路を見てみましょう。
反時計回りの経路も時計回りの経路もいずれもⅡ誘導に向かうように進んでいることが分かると思います。
実は、洞房結節からリズムが作られる場合(=洞調律の場合)は、Ⅱ誘導で必ずプラスの波となるのです。
これが、実は、洞調律であるというための条件の一つなのです。
PQ間隔・PR間隔は何を意味している?
PQ間隔・PR間隔は、P波の始め~Q波の始めまたは、P波の始め~R波始めの間隔のことです。
横軸の間隔のことですから、特殊心筋(電気伝導系)の様子を観察したものです。
P波は前述の通り、心房の収縮を表した波でした。一方で、Q波やR波は後述するQRS波の始めの波であり、QRS波は心室の収縮を表した波です。
つまり、PQ間隔・PR間隔は「心房収縮開始から心室収縮開始までに要した時間」ということになります。
電気伝導系の流れを見てみましょう。
洞房結節からのリズムは、心房を伝わった後、房室結節に伝わります。
房室結節を通ったリズムは、His束を通った後、心室中隔に入り、右脚と左脚(左脚はさらに前枝と後枝)に分かれ、Purkinje線維へ伝わっていきます。そして心室の収縮が始まります。
これらの部位の中で最も遅い部位は、房室結節になります。
ですので、PQ間隔・PR間隔は、房室結節の影響を最も強く受けることになります。
もちろん、洞房結節~房室結節の間やHis束以降の電気伝導系の具合によってもPQ間隔・PR間隔は変化します。

陸上のリレーに例えてみます。
ウサイン・ボルト選手のようなとてつもなく足の速いメンバーの中に私のようなとてつもなく足の遅いランナーが混ざっていたとしましょう。
このメンバーでリレーを走ると、その全体タイムは、私の区間タイムの影響を最も大きく受けることが分かると思います。

QRS波の成り立ちを知る
His束やPurkinje線維の伝達速度がとても速く、作業心筋の収縮はほぼ同時多発的に収縮します。ゆえに、心電図波形はそれらの興奮をすべて足し算したような波形になります。この結果、「QRS波のこの部分が心室のこの部分の収縮を表している」といった細かな分析は困難になります。ですので、QRS波は大まかに捉えることが大事です。

QRS波は、ラーメンのスープみたいなものです。
様々な食材から出汁をとっているので、どの食材をどれくらい使っているかをスープを飲んだだけで当てるのは至難の業です。
しかし、豚骨系なのか、魚介系なのかは判断できた方がよいですよね。
左室や心尖部の収縮が目立ちやすい
右室と左室が同時に収縮するときは、左室の方が作業心筋の量が多いため、右室収縮の波形は左室収縮の波形に隠されて、目立たなくなります。もちろん心尖部は作業心筋量が最大であるため、波形としても最も目立ちやすくなります。
収縮の順番
ほぼ同時多発的ではありますが、一般的には次のような順に収縮します。
- 心室中隔(左室側→右室側に向けて収縮)
- 心尖部
- 心基部
収縮に要する時間
1~2までの収縮は極めて早く、40msec(心電図では横幅1mm)以内に終わってしまいます。
ですので、Ⅰ誘導やⅡ誘導といった左室側から見た誘導では、必ず40msec以内に心尖部(最大の作業心筋量を誇る)の収縮を表すプラス波が現れます。
また、通常は、1~3の全収縮に要する時間も短く、120msec(心電図では横幅3mm)以内には終わってしまいます。この状態をnarrow QRSと言います。
V1→V5にかけて電極直下の心筋は分厚くなっていく
V1、V2、V3、V4、V5の電極の位置と心室の様子を見てみましょう。
V1→V5にかけて徐々に心室壁が分厚くなっていっていることにお気づきでしょうか。
心室壁が分厚い=作業心筋量が多いということですから、波形の縦幅も大きくなっていきます。
このことをR波増高(R progression)と言います。

ST、T波の成り立ちを知る
心室をさらに細かく見てみましょう。
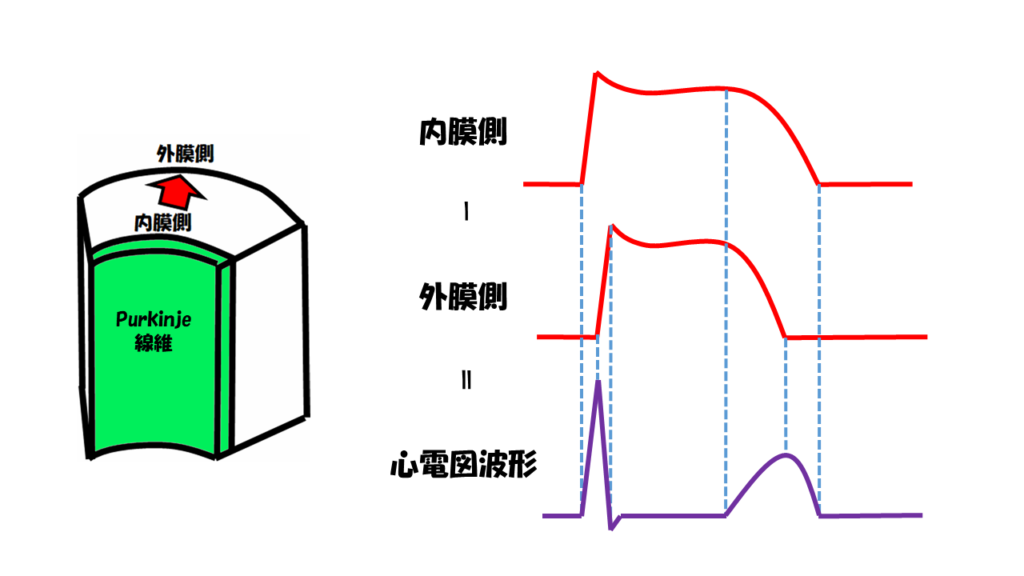
Purkinje線維から心内膜側の作業心筋に興奮が伝わり、その後、心外膜側に向けて興奮が伝播していきます。
心内膜側の電位と心外膜側の電位をそれぞれ見てみます。
まず、心内膜側の作業心筋が脱分極し、プラトーに達し、その後、再分極していきます。心外膜側の作業心筋は心内膜側の作業心筋の脱分極に少し遅れて脱分極し、プラトーに達し、その後、再分極していきます。
心内膜側と心外膜側の電位の差によって電流が生まれ、その電流を心電図が観測することになります。
つまり、心内膜側の電位-心外膜側の電位が心電図に反映されるわけです。
心内膜側の脱分極によりR波が立ち上がり、その後、心外膜の脱分極によりR波が下っていきます。
その後いずれもプラトーに達すると、フラットな部分ができてきます。これがSTです。
ここでポイントなのが、心内膜側のプラトーの方が心外膜側のプラトーよりも長いという点です。
心外膜側が再分極し始めた後も、心内膜側のプラトーが残るため、プラス波となっているのが分かると思います。これが、陽性T波というわけです。
また、この心室の作業心筋の脱分極から再分極に至るまでの一連の変化に要した全ての時間をQT間隔といいます。
まとめ
今回は、心電図の正常波形の成り立ちをご説明させていただきました。
いかがだったでしょうか。
正常波形を知ることで、異常波形も飛躍的に理解しやすくなること間違いなしです。
次は、心電図の異常所見について解説していきますので、ご期待ください。



コメント